

Неалкогольную жировую болезнь печени называют эпидемией XXI века. Она диагностирована у каждого третьего взрослого, с каждым годом увеличивает свой возрастной диапазон, охватывая все больше детей и подростков и, по прогнозам ученых, к 2030 году распространит пагубное воздействие на 56% людей. Но почему это самое часто встречающееся хроническое заболевание печени до сих пор вызывает множество вопросов, дискуссий, причем не только у пациентов, но и у врачей?
Вопросы начинаются задолго до постановки диагноза. Оказывается, у неалкогольной жировой болезни печени нет характерных проявлений и большинство пациентов узнают о своем недуге совершенно случайно, проходя обследование по другому поводу!
Объясняется это тем, что в печени очень мало чувствительных нервных окончаний, передающих болевые сигналы, - как болит печень, мы не ощущаем. Можем замечать, что стали быстро уставать, плохо спать, испытывать какой-то дискомфорт, - да разве этим кого-то удивишь? Бешеный ритм современного мегаполиса утомит кого угодно!
По словам ученых, неалкогольной жировой болезни печени на стадиях стеатоза (ожирения гепатоцитов), стеатогепатита (воспаления клеток) и фиброза (образования соединительной ткани) свойственно бессимптомное течение. Лишь на стадии цирроза (изменения структуры органа) появляются специфические признаки: пожелтение кожи и белков глаз, кожный зуд, отеки.
В такой ситуации возникает вопрос: если нет присущих только этому заболеванию симптомов, то как его распознать?
Определенные маркеры, заставляющие обратить внимание на печень, все-таки есть!
Врачи утверждают: вы подвержены риску неалкогольной жировой болезни печени, если у вас обнаружены иные проявления метаболического синдрома (т.е. проблемы с обменом веществ): ожирение, сахарный диабет, сердечно-сосудистые заболевания.
Проверьте печень, если у вас
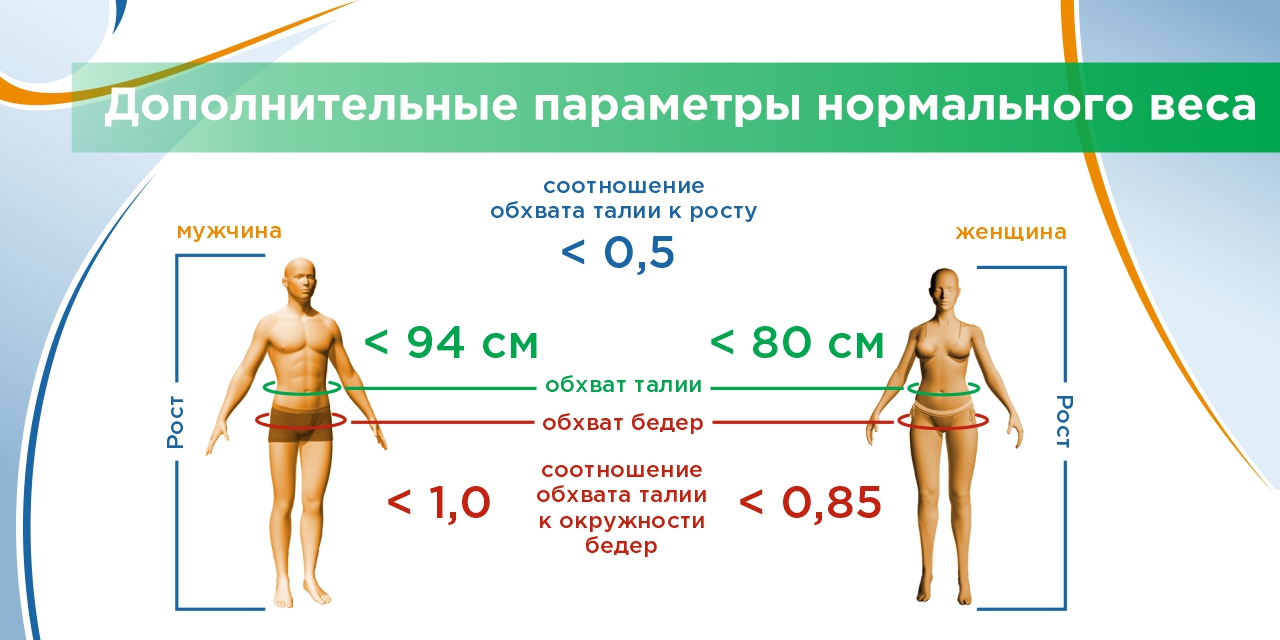
Чтобы узнать ИМТ (индекс массы тела), разделите свой вес (кг) на рост в квадрате (м2).
Значимыми факторами риска следует считать: у лиц европеоидной расы ИМТ≥25кг/м2 , периметр талии – для мужчин ≥102 см, для женщин ≥ 88 см; у лиц азиатской расы ИМТ≥23кг/м2 , периметр талии для мужчин ≥90 см и для женщин ≥ 80 см.
Даже если этих признаков нет у Вас, но у Ваших родных были (есть) метаболические расстройства (болезни сердца, сосудов, ожирение, сахарный диабет), обратитесь к врачу!
Рассмотрим еще одну, самую массовую, ситуацию, неизбежно приводящую к НАЖБП.
Все вышеназванные показатели в норме. Однако у Вас «сидячая работа» и малоподвижный образ жизни, а Ваше питание трудно назвать здоровым (переедаете, недоедаете, едите нерегулярно, 1 раз в сутки большими порциями, любите жареное, соленое, жирное, консервы, полуфабрикаты и фастфуд, сладкую газировку, выпечку и конфеты). Все это оказывает пагубное влияние на клетки печени и способствует развитию жировой болезни, очень опасного состояния, имеющего самые плачевные последствия.

Постановка диагноза – целиком и полностью зона ответственности врача, тем более что в случае с неалкогольной жировой болезнью печени далеко не все так просто, так как причинами избыточного накопления липидов (жировых капель) в клетках печени могут быть и другие заболевания, и вирусы, и алкоголь, и побочное действие лекарств, и генетические отклонения. При диагностировании врачи руководствуются рекомендациями Минздрава РФ - актуальными алгоритмами, разработанными коллективом ученых. Без методов специального обследования поставить диагноз НАЖБП невозможно.
Если Вы обнаружили у себя предпосылки к развитию неалкогольной жировой болезни печени, запишитесь на прием к терапевту. Врач прежде всего выяснит, есть ли у Вас кардиометаболические заболевания и осложнения (избыточный вес/ожирение, дислипидемия, артериальная гипертензия, сахарный диабет, атеросклероз) и визуальные признаки ожирения, есть ли в семье случаи похожих заболеваний печени (они могут перейти «по наследству»). Затем назначит анализы крови для оценки уровня сахара, холестерина, триглицеридов: значение для постановки диагноза НАЖБП будут иметь повышение показателей АЛТ И АСТ (по-научному: активность аланиновой и аспарагиновой трансаминаз), триглицеридов (1,7 ммоль/л и более), холестерина.
Анализы крови могут оставаться в норме даже при тяжелых повреждениях печени
Помимо лабораторных исследований пациенты получают направление на ультразвуковое исследование органов брюшной полости. В настоящее время это наиболее доступный метод диагностики, позволяющий с точностью определить наличие стеатоза (ожирения клеток печени), если он поразил более 30% гепатоцитов. Ультразвук помогает определить размеры печени (выявить увеличение), однородность/неоднородность структуры и оценить яркость (при НАЖБП печень выглядит на экране светлой).
Диагностику неалкогольной жировой болезни печени стараются выполнять неинвазивными (нетравматичными) методами. При необходимости врач может назначить инвазивную процедуру - биопсию печени, которая проводится в условиях стационара. У пациента берут микроскопический кусочек печеночной ткани для исследования, что дает представление об объемах жира в печени и степени повреждения клеток.
Еще одна сложность при выявлении неалкогольной жировой болезни печени заключается в том, чтобы не смешивать ее с жировой болезнью, возникшей по причине чрезмерного употребления алкоголя. Какой объем алкоголя считать безвредным и есть ли вообще такое понятие «безвредный алкоголь»? Сегодня ученые мира отвечают, что любая доза этанола наносит вред организму, поэтому при лечении неалкогольной жировой болезни печени настаивают на полном отказе от алкоголя, поражающего клетки печени и добавляющего солидную долю калорий в рацион.
Тем не менее для лиц со здоровой печенью условно допустимыми пределами доз чистого этанола, ниже которых НАЖБП, как правило, не прогрессирует, считаются:
210 г в неделю для мужчин
И неалкогольная, и алкогольная жировая болезни печени приводят к воспалению, фиброзу и циррозу печени, однако это разные заболевания с разными алгоритмами лечения. У одного человека могут наличествовать оба диагноза. Тогда говорят о жировой болезни печени смешанного происхождения.
Главное: чем раньше удастся выявить патологию печени, тем больше шансов на восстановление полноценной работы органа. Слаженно действуя в паре врач-пациент, мы можем уменьшить количество жира в печени, а процесс повреждения печени обратить вспять.
Резюмируем.
Распознать жировую болезнь печени непросто, но сделать это необходимо. Начать можно с самого простого: пройти тест, помогающий оценить риски возникновения НАЖБП.
Ивашкин В.Т., Маевская М.В., Жаркова М.С., Котовская Ю.В., Ткачева О.Н., Трошина Е.А., Шестакова М.В., Маев И.В., Бредер В.В., Гейвандова Н.И., Дощицин В.Л., Дудинская Е.Н., Ершова Е.В., Кодзоева Х.Б., Комшилова К.А., Корочанская Н.В., Майоров А.Ю., Мишина Е.Е., Надинская М.Ю., Никитин И.Г., Погосова Н.В., Тарзиманова А.И., Шамхалова М.Ш. Клинические рекомендации Российского общества по изучению печени, Российской гастроэнтерологической ассоциации, Российской ассоциации эндокринологов, Российской ассоциации геронтологов и гериатров и Национального общества профилактической кардиологии по диагностике и лечению неалкогольной жировой болезни печени. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2022;32(4):104-140. https://doi.org/10.22416/1382-4376-2022-32-4-104-140
Лазебник Л. Б., Голованова Е. В., Туркина С. В., Райхельсон К. Л., Оковитый С. В., Драпкина О. М., Маев И. В., Мартынов А. И., Ройтберг Г. Е., Хлынова О. В., Абдулганиева Д. И., Алексеенко С. А., Ардатская М. Д., Бакулин И. Г., Бакулина Н. В., Буеверов А. О., Виницкая Е. В., Волынец Г. В., Еремина Е. Ю., Гриневич В. Б., Долгушина А. И., Казюлин А. Н., Кашкина Е. И., Козлова И. В., Конев Ю. В., Корочанская Н. В., Кравчук Ю. А., Ли Е. Д., Лоранская И. Д., Махов В. М., Мехтиев С. Н., Новикова В. П., Остроумова О. Д., Павлов Ч. С., Радченко В. Г., Самсонов А. А., Сарсенбаева А. С., Сайфутдинов Р. Г., Селиверстов П. В., Ситкин С. И., Стефанюк О. В., Тарасова Л. В., Ткаченко Е. И., Успенский Ю. П., Фоминых Ю. А., Хавкин А. И., Цыганова Ю. В., Шархун О. О. Неалкогольная жировая болезнь печени у взрослых: клиника, диагностика, лечение. Рекомендации для терапевтов, третья версия. Экспериментальная и клиническая гастроэнтерология. 2021;185(1): 4–52. DOI: 10.31146/1682-8658-ecg-185-1-4-52
Краснер Я.А., Осипенко М.Ф., Литвинова Н.В., Бикбулатова Е.А., Холин С.И., Климонтов В.В. Неалкогольная жировая болезнь печени – взгляд на диагностические перспективы. -Экспериментальная и клиническая гастроэнтерология. 2021. № 7 (191). С. 62-67.
Краснер Я.А., Осипенко М.Ф., Валуйских Е.Ю., Резакова М.В., Бабич К.А. Частота и особенности неалкогольного стеатогепатоза/стеатогепатита у пациентов с воспалительными заболеваниями кишечника. - Journal of Siberian Medical Sciences. 2019. № 3. С. 63–73.
Краснер Я.А., Осипенко М.Ф. Факторы, ассоциированные с неалкогольным стеатогепатозом у пациентов с воспалительными заболеваниями кишечника. -Экспериментальная и клиническая гастроэнтерология. 2018. № 7 (155). С. 57-61.
Non-alcoholic fatty liver disease: A patient guideline Sven M. Francque, Giulio Marchesini, Achim Kautz, Martine Walmsley, Rebecca Dorner, Jeffrey V. Lazarus, Shira Zelber-Sagi, Kate Hallsworth, Luca Busetto, Gema Frühbeck, Dror Dicker, Euan Woodward, Marko Korenjak, José Willemse, Gerardus H. Koek, Shlomo Vinker, Mehmet Ungan, Juan M. Mendive, Christos Lionis. © 2021. Published by Elsevier B.V. on behalf of European Association for the Study of the Liver (EASL). This is an open access article under the CC BY-NC-ND license (http://creativecommons.org/ licenses/by-nc-nd/4.0/).